診療科・部門等紹介
臨床検査部
スタッフ・体制
| 臨床検査部 部長 | 前田 邦彦(兼 輸血部長,兼 病理科科長) |
|---|---|
| 臨床検査部 副部長 | 武田 忠(兼 消化器内科科長) |
| 臨床検査部 副部長 | 岩山 忠輝(兼 医長) |
| 臨床検査技師 | 25名 |
| 再任用技師・会計年度任用技師 | 4名 |
| 採血室会計年度任用看護師 | 2名 |
| 会計年度任用助手 | 3名 |
部門の紹介
基本理念
~すべての検査は病める患者さまのために~
一、正確で精度の高い検査を迅速に報告します。
一、常にコストを意識し仕事をします。
一、医療安全に最大限の注意を払います。
一、医療チームワーク網を広げチーム医療の一員として行動します。
一、活発な学術活動を通じ資質の向上に努めます。
認定等取得人数
サテライト病院所属技師を含む
| 認定・資格名 | 認定学会、機関等 | 人数 |
|---|---|---|
| 超音波検査士 消化器領域 | 日本超音波医学会 | 6名 |
| 超音波検査士 循環器領域 | 日本超音波医学会 | 3名 |
| 超音波検査士 泌尿器領域 | 日本超音波医学会 | 1名 |
| 認定心電検査技師 | 日本臨床衛生検査技師会 | 3名 |
| 細胞検査士 | 日本臨床細胞学会 | 2名 |
| 国際細胞検査士 | 国際細胞学会 | 2名 |
| 認定病理検査技師 | 日本病理学会 日本臨床衛生検査技師会 | 1名 |
| 日本糖尿病療養指導士 | 日本糖尿病療養指導士認定機構 | 2名 |
| 山形県糖尿病療養指導士 | 山形県糖尿病療養指導士会 | 1名 |
| 認定臨床微生物検査技師 | 日本臨床微生物学会 | 1名 |
| 感染制御認定臨床微生物検査技師 | 日本臨床微生物学会 | 1名 |
| 第一種消化器内視鏡技師 | 日本消化器内視鏡学会 | 1名 |
| 上級健康食品管理士 | 日本食品安全協会 | 1名 |
| 健康食品管理士 | 日本食品安全協会 | 1名 |
| 一般毒劇物取扱者 | 神奈川県 | 1名 |
| 特定化学物質及び四アルキル鉛等作業主任者 | 一般社団法人山形県労働基準協会連合会 | 2名 |
| 有機溶剤作業主任者 | 一般社団法人山形県労働基準協会連合会 | 3名 |
| 日本DMAT隊員 | 厚生労働省 | 1名 |
| 緊急臨床検査士 | 日本臨床検査同学院 日本臨床検査医学会 | 2名 |
| 心電図検定 2級 | 日本不整脈心電学会 | 3名 |
主な検査・設備
総合検査
総合検査部門では、主に生化学、免疫、血液、尿一般の4つの担当に分かれ、1日約1300件の検体(血液や尿など)を検査しています。また、診断、治療に貢献できる検査データを迅速に提供するために、測定機器の管理や各専門分野の研修へ積極的な参加をしております。
生化学検査
採血した血液や尿などのさまざまな成分を分析し、身体の中の異常があるかどうかを推測できる検査です。炎症が起きているか、栄養状態はどうかなど調べることが出来ます。
免疫学検査
免疫学的な反応を用いて、肝炎ウイルスや甲状腺ホルモン、薬物分析、腫瘍マーカーなどを調べる検査です。



血液検査
血液には白血球、赤血球、血小板などの細胞が含まれており、貧血など血液内の細胞異常の有無を調べる検査です。
血液を作る源の骨髄検査や血液が固まるために必要な凝固因子の検査も行っています。


尿一般検査
主に尿と便の検査を行っています。これらを検査することで腎臓の機能や消化管からの出血の有無、尿中の異常細胞を調べることが出来ます。
他にも体腔液(胸水、腹水)、関節液、髄液、精液検査などを行っています。


細菌検査
培養同定・薬剤感受性検査
目に見えない微生物(細菌、ウイルスなど)が体内に侵入すると、熱が出る、膿が溜まるといった感染症を引き起こします。
その原因となる微生物を探し出し(分離・同定検査)、さらに、その菌にどのような薬が効くかを検査(薬剤感受性試験)しています。また、結核の原因である結核菌を、液体培養や遺伝子検査(PCR)で迅速に報告しております。
どんなものを検査し、どんな病気がわかるの?
- 喀痰:肺炎の原因菌 ― 肺炎球菌、肺炎桿菌(かんきん)、ヘモフィルス菌、結核
- 尿:膀胱炎 ― 大腸菌群など
- 便:下痢の原因菌(食中毒) ― 病原大腸菌(O157、O111)、赤痢、サルモネラ
- 血液:高熱の原因菌 ― ぶどう球菌、大腸菌、緑膿菌など
- 耳漏:ぶどう球菌、大腸菌、緑膿菌など
- 咽頭・鼻咽喉:インフルエンザ菌、溶連菌、ヘモフィルス菌など
- その他:体から採取したもの
- 迅速検査:インフルエンザウイルス、RSウイルス、アデノウイルス、ロタウイルス、ノロウイルス、肺炎球菌、レジオネラ菌、A群溶連菌、新型コロナウイルス
どんな方法で検査するの?(同定・感受性)
栄養分のある寒天培地に検体を塗布し、35℃で18時間培養して、目で見える程に成長したコロニーを、測定機器で同定・感受性検査をします。

患者さんへの貢献
早期に病気の原因となる起因菌を見つけ出し、より効果的な薬剤を使用して治療できるように、AST(抗菌薬適正使用支援チーム)と連携し、迅速な結果報告に努めております。
院内感染対策
昨今、さまざまな耐性菌が報道で取りざたされております。そのような菌が院内で広がらないように、監視管理に努めております。
生理検査
生理検査は、体の状態、障害の有無、機能などを、直に患者さんと接して検査します。
受診日当日に行う検査と、予約が必要な検査があります。
外来からは、青い線をたどり、心電図・エコー受付にお越しください。
心電図検査
心臓の虚血性心疾患(狭心症、心筋梗塞)、不整脈など、心臓の病気には欠かせない検査ですが、健康診断や入院時検査として取り入れられている一般的な検査です。
目的によって運動負荷心電図や24時間記録するホルター心電図などもあります。
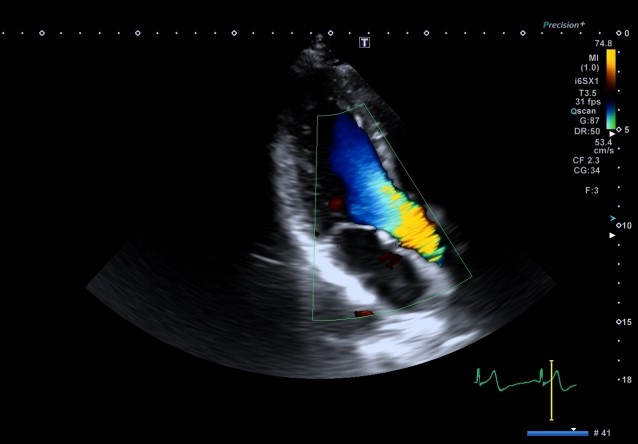
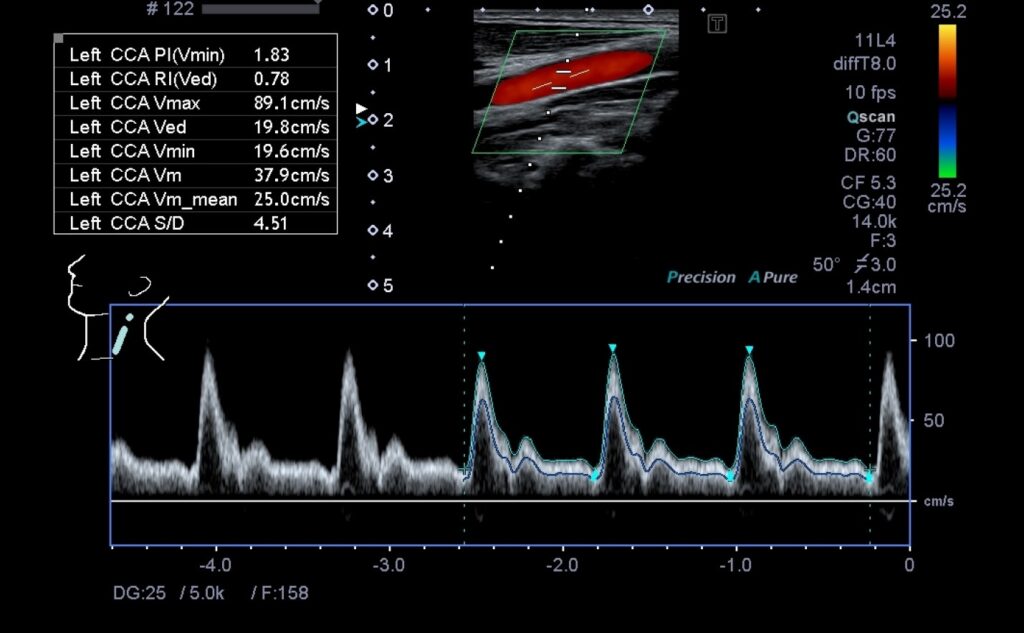
超音波検査
超音波の性質を利用して、病変の有無や程度、血流の動態などを調べます。
心臓、腹部、甲状腺、頸動脈、下肢血管の検査をしています。
脳波検査
脳の微弱な電流を波形として表すことによって、脳の機能を検査します。
肺機能検査
呼吸機能の障害の有無や程度を検査します。
患者さんの努力が必要な検査でもあります。
神経伝導検査・筋電図検査
手足のしびれや麻痺などの原因、程度などを検査します。
睡眠時無呼吸検査
睡眠中の無呼吸の程度を調べます。一晩から二晩の入院を必要とします。
外来で行う簡易な検査もあります。
CAVI+ABI
腕と足首の血圧を測定し、血管の硬さ、閉塞などを調べる検査です。
24時間血圧測定検査
24時間の血圧計を装着し、一日の血圧のリズムや変動を見る検査です。
病理検査
「病理診断」と「病理医」について知っていますか。 病気に対する適切な治療は正確な診断によってはじめて可能となります。
こんなことは当たり前のことですよね。 たとえば胃に潰瘍性病変があったり、肺に異常陰影がみつかったときにそれらの病変が「悪性(がん)」か「良性」かなどの確定診断をしている「医師」の存在をご存知ですか。
患者さんの病変部から採取された組織や細胞から顕微鏡用標本を作製し、これらの標本を顕微鏡で観察して診断することを「病理診断」といいます。
多くの場合に「病理診断」が「最終診断」となります。 そしてこの「病理診断」を専門に行なっている医師が「病理医」です。
病院に常勤病理医が存在していることは、その病院が良質の医療を提供している大きな証拠ともなります。
また、病院の「医療の実態と質」をもっともよく知っている病院職員は、その病院に勤務している「病理医」です。 医療関係者のなかには、病院選択の条件として「常勤病理医が存在すること」を第一にあげている人もいます。
病理診断は診断する検体の違いによって以下のように大きく5つに分けられます。
生検組織診断
胃、大腸や肺などの内視鏡検査の際に病変の一部が採取されることがありますが、この検査のことを「生検(せいけん)」といいます。採取された組織は顕微鏡によって観察が可能なように処理(加工)されてから病理医によって病変が悪性(がん)か良性か、などが診断されます。この診断のことを「生検組織診断」といいます。当然のことですが悪性と良性とでは治療方針がまったく違ってきます。
手術によって摘出された臓器や組織の診断
外科手術によって摘出された病変臓器や組織は病理医が肉眼で観察した後に必要な部分を切り出し、顕微鏡標本が作製されます。顕微鏡観察によって病変の進行度、手術によって病変部が完全に切除されているか否か、追加治療が必要な病変か、がんの場合には「悪性度(タチの悪さ)」や転移の有無などが検索されます。病理医はこれらの観察結果をまとめて「病理診断報告書」として臨床医に提出します。
手術中の迅速病理診断
術前に悪性か良性かなどの確定診断がついていない病変や「乳房温存術」などの手術で切除断端が問題となるような病変などについて、「手術の最中」に行われます。標本作製には特殊な装置とテクニックが必要であり、診断にはかなりの経験と知識が必要であるため、迅速病理診断がしっかりと行える病院は常勤病理医が存在する病院などに限られています。検体が提出されてから15分~30分程度で診断結果が出ます。外科医はその診断結果によって手術方針(手術を中止するか、さらに拡大切除をするか、など)を決定します。
細胞診断
主としてがんの診断に用いられます。病変部から細胞を採取して顕微鏡標本を作製し、がん細胞が存在するかなどを顕微鏡にて観察します。子宮がん検診や肺がん検診(喀痰検査)などでさかんに行われているので、ご存知の方もいらっしゃるのではないでしょうか。甲状腺がんや乳がんなどの早期発見と診断にも威力を発揮します。
病理解剖
ご遺族の承諾のもとに、病死された患者さんの遺体を解剖させていただくのが「病理解剖」です。生前の診断や治療方針が正しかったのか、どのくらい病変が進行していたのか、死因は何か、などを検索します。
現在の臨床医学は過去の病理解剖の積み重ねの上に成り立っている、といっても過言ではありません。また、前述した「1.」~「4.」までの「生きている人間を対象にした病理診断」は、この「病理解剖学」を基盤として成り立っています。
病理解剖は2~3時間で終了し、解剖の際になされる切開は着衣をつけるとわからなくなります。
以上が病理診断の概要です。
採血室
採血室は、外来患者様の採血・採尿を担当しています。
自動受付をしていただいた後、患者様のプライバシー保護のために発番された番号でお呼びします。
但し、運用上お名前でお呼びする場合がございます。
また、採血時は患者様の間違いがないようにお名前を確認しています。
安全に採血を受けていただくために次のようなことがあれば必ず申し出てください。
- 消毒用アルコールにアレルギーがある。
- 血液を固まりにくくするお薬を飲んでいる。
- 採血中に気分が悪くなった(以前になったことがある)
- 採血中に指先に痛みや痺れが走ったり、がまんできないような痛みを感じる。
血液検査の結果が出るまで、検査項目により40分~1時間程度かかりますので、予約時間の1時間前に採血されることをお勧めいたします。
採血や検査に関する資料などを準備しています。お気軽にお尋ねください。



